Wapń to jeden z najważniejszych makroelementów, niezwykle istotnych do prawidłowego rozwoju i funkcjonowania naszego organizmu. Średnio całkowita zawartość tego pierwiastka u dorosłego człowieka to około 1000-1500 g, co odpowiada 1,5-2% masy całego ciała. Wapń potrzebuje bardzo kwaśnego środowiska w żołądku, by dobrze się wchłonął. Dlatego osoby cierpiące m.in. na niedokwaszenie żołądka lub biorące różnego rodzaju leki obniżające jego kwasowość, mogą mieć problem z jego niedoborami. Jest też grupa osób, która ma zwiększone zapotrzebowanie na wapń. Sprawdźmy źródła wapnia w diecie i skutki jego niedoboru w organizmie.
aktualizacja: 03’2021
Zdecydowana większość wapnia, bo aż 99% zgromadzona jest w kościach, głównie w postaci związanej jako apatyty, czyli wapń niewymienialny lub trudno wymienialny. Na całkowitą pulę wapnia ustrojowego składa się jeszcze z wapń wewnątrzkomórkowy, wapń w surowicy krwi, wapń w przestrzeni pozakomórkowej, pozanaczyniowej.
- Wapń w surowicy krwi u dorosłej osoby to 10-13 mmol czyli około 400-520 mg. Uważa się że około 35-45% wapnia krążącego w surowicy jest związana z białkami z tej puli, przeważnie z albuminami i globulinami jest to około 40%, pozostałe 5% wapnia pozostaje w połączeniach z jonami fosforanowymi, wodorowęglanowymi, siarczanowymi i cytrynianowymi. Reszta 40-50% wapnia surowicy krwi to wapń zjonizowany a jego stężenie w organizmie wynosi 0,98-1,13 mmol/l.
- Wapń wewnątrzkomórkowy to około 4g, wapń cytoplazmatyczny, wapń obecny w organellach wewnątrzkomórkowych, z czego znacznie większa część znajduje się w organellach.
- Wapń w płynie pozakomórkowym, u zdrowego dorosłego człowieka pula ta wynosi około 700 mg, z tego około 600 mg to wapń zjonizowany.
Wchłanianie wapnia
Mało kto z nas zdaje sobie sprawę z tego, że wapń potrzebuje bardzo kwaśnego środowiska w żołądku, by dobrze się wchłonął. Dlatego osoby cierpiące na niedokwaszenie żołądka lub biorące różnego rodzaju leki obniżające jego kwasowość, mogą mieć problem z jego niedoborami.
Wapń z pożywienia dostaje się do organizmu w postaci kompleksu z innymi składnikami. Te połączenia muszą być zerwane, by wapń się uwolnił i w formie rozpuszczalnej zjonizowanej mógł być wchłonięty przez kosmki jelitowe.
Na dobrą rozpuszczalność kompleksów wapnia istotnie wpływa obecność kwasu żołądkowego. Dlatego osoby z niedokwaśnością żołądka lub biorące różnego rodzaju leki obniżające jego kwasowość, mogą mieć problem z jego niedoborami.
Istnieje również wiele substancji, które wpływają na jego lepsze lub gorsze wchłanianie. Są to substancje endogenne jak witamina D3 lub egzogenne jak laktoza, tłuszcze, białka i inne.
Wpływ różnych substancji na biodostępność wapnia
- szczawiany – kwas szczawiowy oraz jego sole głównie występują w zielonych, liściastych warzywach (rabarbar, szczaw, botwina, szpinak), obecny tam wapń jest związany w postaci szczawianów. Szczawian wapnia jest związkiem, który nie rozpuszcza się w wodzie, a zatem jego biodostępność jest znacznie obniżona.
- błonnik – bardzo wiele badań potwierdziło, że obecność błonnika pokarmowego pochodzącego szczególnie z produktów pełnoziarnistych oraz celuloza, obniżają wchłanianie wapnia. Długotrwałe stosowanie diety bogatej w celulozę, produkty pełnoziarniste, owoce i warzywa, może prowadzić niestety do ujemnego bilansu wapnia, pomimo jego odpowiedniego spożycia, zgodnego z RDA.
- alkohol – badania na szczurach wykazały, że stosowanie alkoholu obniża absorpcję wapnia nawet przy jednoczesnym podawaniu witaminy D3. Dodatkowo zaobserwowano u osób z ostrym zatruciem alkoholowym wystąpienie przejściowej niedoczynności przytarczyc i wynikające z niej hipokalcemię oraz hiperkalcurię.
- cukry – jednym z najlepiej udokumentowanych oraz znanym od wielu lat jest pozytywny wpływ suplementacji laktozy na absorpcję wapnia. Kabayashi i wsp. w ich doświadczeniu, w którym brały udział zdrowe niemowlęta, wykazali iż wchłanianie wapnia z mleka wynosiło około 60%, a w specjalnej formule z laktozą – 72%, w porównaniu z placebo – 36%. Jest to jedno z najpopularniejszych i bardzo często przytaczanych badań. Zaobserwowano, że laktoza poprawia wchłanianie wapnia w dwunastnicy i jelicie krętym u zdrowych osób, kiedy podawana jest w stężeniu 10% lub większym. Warunkiem jest jednak, by laktoza oraz wapń znajdowały się w tym samym segmencie jelita. Trzeba zaznaczyć, że dzieje się tak tylko u osób zdrowych! W przypadku nietolerancji laktozy nie zaobserwowano jej wpływu na zwiększenie wchłaniania wapnia, a wręcz obniżenie.
- tłuszcze SCFA – Krótkołańcuchowe kwasy tłuszczowe jak octowy, propionowy, masłowy są produkowane przez bakterie jelitowe w procesie fermentacji niestrawnych cukrów. Według naukowców, SCFA stymulują rozwijanie śluzówki jelita tylko w obecności bakterii jelitowych. Zaobserwowano wyraźne zwiększenie wchłaniania wapnia w dystalnym odcinku okrężnicy, które zachodziło w obecności anionów octanowych oraz masłowych. W porównaniu do laktozy, efekt wchłaniania jonów wapniowych w obecności SCFA jest zdecydowanie silniejszy (nawet do 30%).
- białko – zdaniem naukowców zarówno niedobór białka jak i jego namiar, będzie mieć negatywny wpływ na jego wchłanianie. W przypadku zbyt małej podaży, szczególnie u osób starszych, gdzie bilans białkowy był bardzo niski, zaobserwowano znaczną utratę masy kostnej oraz częstsze złamania kości, szczególnie kości biodrowych.
Inne badanie przeprowadzane na zdrowych kobietach w wieku 20-40 lat pokazało obniżenie stopnia wchłaniania wapnia przy spożywaniu 0,7-0,8 g białka na 1 kg masy ciała, co skutkowało podwyższeniem stężenia parathormonu we krwi. Nie wykazano natomiast podobnego efektu przy spożyciu 0,9 i 1,0 g białka/kg m.c.
Dlatego podaż białka z dietą musi być zrównoważona. Najlepiej gdy stosunek wapnia do białka wynosi 16 mg Ca do 1 g białka. Taki stosunek obu tych składników maksymalizuje równowagę wapniową ustroju i minimalizuje wydalanie wapnia.
W przypadku aminokwasów zaobserwowano korelacje pomiędzy obniżonym wchłanianiem wapnia a niedoborem kilku aminokwasów jak lizyna, arginina oraz tryptofan. - witamina D3 – jedna z najważniejszych witamin przy wchłanianiu wapnia. Wpływa na syntezę białka wiążącego wapń w krwinkach czerwonych, co powoduje jego transport z jelit do krwi. Dodatkowo w nerkach witamina d3 wzmaga zwrotne wchłanianie wapnia. Oddziałuje także na sekrecję parathormonu. Poprzez takie działanie zapobiega zaburzeniom gospodarki wapniowej w organizmie. W przypadku niedoboru witaminy D3 wydajność wchłaniania wapnia obniża się z 30-50% do nie więcej niż 15%
- magnez – jest bardzo ważnym pierwiastkiem dla utrzymania prawidłowego stanu kości, oddziałuje on na transport wapnia przez błony plazmatyczne, jak również transport wapnia z i do kości.
Rola wapnia w organizmie człowieka
- najważniejsza funkcja budulcowa – tworzenie kości i zębów ale również paznokci, włosów i naczyń krwionośnych;
- wpływ na regulacje hormonalną – bierze udział między innymi w wydzielaniu insuliny z komórek beta trzustki, uczestniczy także w aktywacji i sekrecji hormonów oraz neurotransmiterów;
- wpływ na układ nerwowy – uczestniczy w przenoszeniu impulsów nerwowych;
- wpływ na układ sercowo-naczyniowy – jest istotny do sprzężenia pobudzenia i skurczu w mięśniu sercowym, pobudza impulsy elektryczne;
- pełni funkcję motoryczną – wpływa na regulację skurczu mięśni gładkich, szkieletowych oraz poprzecznie prążkowanych;
- wpływa na układ odpornościowy – jest kluczowy w procesach immunologicznych oraz regeneracyjnych, uczestniczy w mechanizmie ruchliwości makrofagów oraz aktywuje wiele kinaz białkowych, między innymi wpływa na syntezę przeciwciał.
- bierze udział w zachowaniu równowagi (homeostazy) organizmu – jest kofaktorem reakcji enzymatycznych, jest niezbędny do prawidłowego krzepnięcia krwi, wpływa na stabilność i przepuszczalność błon komórkowych oraz reguluje procesy zapalne.
- wpływ na płodność – jony wapnia wpływają na aktywność ruchową plemników.
Zapotrzebowanie na wapń
Zapotrzebowanie na ten pierwiastek jest oczywiście zależne od płci, wieku, aktywności fizycznej oraz współistniejących chorób.
Wapń należy codziennie dostarczać do organizmu, najlepiej z dobrze zbilansowaną dietą. Wapń każdego dnia jest bowiem wydalany z moczem, potem oraz z kałem.
Ubytki dzienne wapnia z moczem to około 150 mg, z kałem 100-130 mg a z potem 15 mg. Biorąc pod uwagę ogół jest to +/- 300 mg. Mając na uwadze straty wapnia oraz średnią absorpcję na poziomie 30%, RDA stworzyło zapotrzebowanie na wapń dla poszczególnych grup wiekowych:
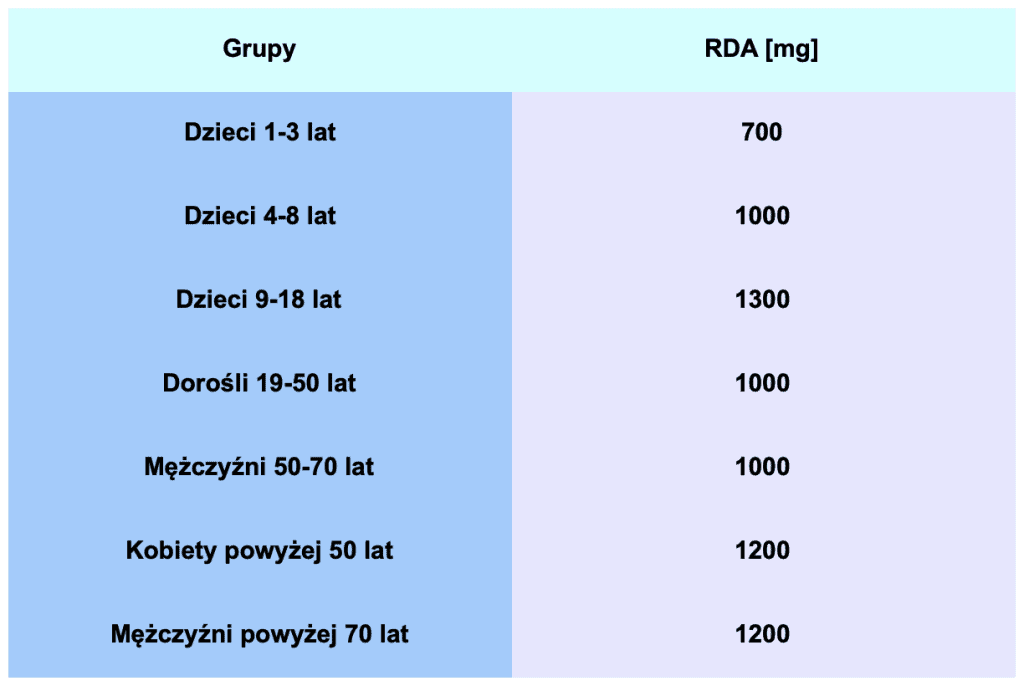
Zwiększone zapotrzebowanie na wapń
Kobiety w ciąży i karmiące, alkoholicy, kobiety w wieku menopauzalnym, sportowcy, osoby w starszym wieku z niedoborem witaminy D3 oraz z podwyższonym poziomem PTH (parathormonem) będą mieć zwiększone zapotrzebowanie na wapń.
Na niedobór wapnia muszą również zwracać uwagę osoby często odchudzające się z dzienną niską podażą kaloryczną, osoby z alergią na biało mleka krowiego, z nietolerancją laktozy, galaktozemią oraz spożywające sporą ilość białka, fosforu, sodu, alkoholu oraz kawy.

Źródła wapnia w diecie
Źródła wapnia w diecie to przede wszystkim mleko i produkty mleczne czyli nabiał (jogurty, sery, kefir, maślanka). Bardzo ważna jest jakość tych produktów nabiałowych, ponieważ nabiał przemysłowy pozostawia wiele do życzenia. Coraz więcej osób cierpi na nietolerancję laktozy – dobrym źródłem wapnia pozostają wtedy ryby (szprotki, sardynki, śledzie), orzechy (np. laskowe, pistacje), migdały, nasiona słonecznika, suszone morele i figi, nasiona chia, sezam, mak, karob, zielone warzywa, strączki, mleko migdałowe i sojowe.
Należy jednak pamiętać, że niektóre z wyżej wymienionych produktów zawierają substancje obniżające wchłanialność wapnia (szczawiany, fityniany), dlatego dieta powinna być urozmaicona oraz należy dostarczać witaminę D3, która zdecydowanie pomoże we wchłanialności.
To może Cię zainteresować: Ból zębów w nocy. Jak radzić sobie z tym problemem?
Skutki niedoboru wapnia w organizmie
Pomimo, iż wapń występuje w wielu produktach żywieniowych, nadal mamy problemy z jego niedoborem w organizmie. Skutkami niedoboru wapnia mogą być:
- U dzieci i młodzieży długotrwały niedobór może skutkować nieprawidłowym rozwojem, deformacją kości, skrzywieniem kręgosłupa, próchnicą, płaczliwością w nocy, nadmierną potliwością.
- U dorosłych niedobór może prowadzić do: osteoporozy (szczególnie kobiety w czasie menopauzy), otyłości, zwiększonego pobudzenia nerwowo-mięśniowego, tężyczki, skurczu mięśni, drgawek, upośledzenia krzepnięcia krwi, katarakty, nadczynności przytarczyc, osteopatii nerkowej, nadciśnienia tętniczego – Witteman i współautorzy stwierdzili, że ryzyko nadciśnienia, szczególnie u kobiet wzrasta, gdy spożywają one mniej niż 400 mg wapnia na dzień i mniej niż 200 mg magnezu w ciągu dnia. Ze strony układu hormonalnego hipokalcemia powoduje stymulacje wydzielania parathormonu. Reakcją organizmu na obniżony poziom wapnia jest produkcja przez gruczoł przytarczycowy hormonu – parathormon (PTH), który sprawia, że wapń pobierany jest z kostnego magazynu i kierowany do krwi. Dużym niebezpieczeństwem jest długotrwały, wieloletni niedobór wapnia. To może spowodować niewielki lecz stały wzrost parathormonu, a to z kolei przyczyni się do stałego ubytku wapnia w kościach, co sprawi, że będą one cieńsze i słabsze.
Jakie są prawidłowe wartości wapnia?
Obecnie możemy w każdym laboratorium diagnostycznym sprawdzić poziom wapnia w naszym organizmie. Prawidłowe wartości:
- surowica: 2,2-2,65 mmol/l;
- pełna krew: 1,45-1,55 mmol/l;
- wapń zjonizowany w surowicy: 1,17-1,29 mmol/l.
Należy pamiętać, że stężenie wapnia jest ściśle regulowane i nie do końca odzwierciedla status wapnia (dla przypomnienia <1% wapnia znajduje się w surowicy). Dlatego bardzo ważne jest, szczególnie w hipokalcemii, by dodatkowo oznaczyć poziom witaminy D3 (metabolit 25(OH)), parathormonu – hormonu przytarczyc, aktywności fosfatazy alkalicznej specyficznej dla kości, albuminy oraz markera resorpcji kości – wydalanie pirydynoliny (mocz). Przy ryzyku osteoporozy dobrze wykonać jeszcze badanie DXA (dwuwiązkowa absorpcja rentgenowska) do oznaczenia gęstości kości.
Suplementacja wapnia
W przypadku konieczności suplementacji badania pokazują, że jednorazowo powinno się podawać nie mniej niż 500 mg wapnia. Najlepiej przyjmować go w trakcie posiłków! Organiczne sole wapnia takie jak cytryniany, mleczany czy glukoniany mają zdecydowanie lepszą biodostępność, niż formy nieorganiczne jak siarczany czy węglany. Oczywiście dla prawidłowej i optymalnej suplementacji należy dodać witaminę d3.
Suplementacja wapnia w dawkach do 1000 mg nie powoduje skutków ubocznych ani toksyczności. Jednak nadmierne i długotrwałe przyjmowanie tego pierwiastka może prowadzić do hiperkalcemii, a to już może być dla nas niebezpieczne. Dodatkowo osoby z niewydolnością nerek powinny być pod ścisłą kontrolą, ponieważ są szczególnie podatne na rozwój hiperkalcemii czyli zbyt dużego stężenia wapnia we krwi!
Łagodna hiperkalcemia może objawiać się:
- bólami brzucha,
- uczuciem suchości w ustach,
- nadmiernym pragnieniem,
- utratą apetytu,
- częstym oddawaniem moczu,
- nudnościami,
- wymiotami.
W przypadku ciężkiej hiperkalcemii możemy zmagać się z:
- dezorientacją,
- bólami głowy,
- osłabieniem mięśni,
- majaczeniem,
- śpiączką,
- niewydolnością nerek,
- dysrytmią.
Interakcje wapnia
Warto zwrócić uwagę na specyficzne interakcje pomiędzy wapniem a różnymi lekami
- substancje zobojętniające kwas solny – takie jak IPP (inhibitory pompy protonowej) oraz blokery receptorów H2 wpływają na obniżenie wchłaniania, głównie węglanu wapnia. Obniżona kwasowość żołądka powoduje spadek wchłanialności;
- Suplementy lub leki zawierające żelazo i cynk – wapń obniża wchłanialność tych dwóch pierwiastków;
- lewotyroksyna (eythyrox, letrox) – wapń obniża działanie lewotyroksyny. Przy suplementacji należy zrobić odstęp, najlepiej do 4 godzin;
- blokery kanałów wapniowych (grupa leków na nadciśnienie) – przy przyjmowaniu wapna w dużych dawkach może osłabić działanie tych leków;
- bisfosfoniany – wapń przyczynia się do obniżenia wchłaniania alendronianu;
- antybiotyki – głównie z grupy tetracyklin i chinolony. Wapń może obniżać ich wchłanianie, dlatego nie należy ich łączyć z suplementami wapniowymi;
- gentamycyna – wraz z wapniem może przyczynić się do działania toksycznego na nerki;
- diuretyki tiazydowe – podnoszą poziom wapnia we krwi co może doprowadzić do hiperkalcemii, natomiast diuretyki pętlowe obniżają poziom wapnia.
Bibliografia:
- Szeleszczuk Ł, Kuras M, Znaczenie wapnia w metabolizmie człowieka i czynniki wpływające na jego biodostępność w diecie, Wydział Farmaceutyczny, WUM, 2014, 3, s. 16-22;
- Kołłątaj W, Szewczyk L, Gospodarka wapniowa – rola wapnia w organizmie ludzkim, Endokrynologia Pediatryczna, 2006, 5, s. 57-61;
- Dolińska B, Mikulska A, Ryszka F, Promotory wchłaniania wapnia, Ann Acad. Med. Silesia, 2009, 63(1), s. 76-83;
- Marcinowska-Suchowierska E, Sawicka A, Wapń i witamina D w prewencji złamań osteoporotycznych, Borgis, Postępy Nauk Medycznych, 2012, 3, s. 273-279;
- Heleniak G, Jabłoński, E, Kaźmierczak U, Leczenie niefarmakologicznenadciśnienia tętniczego — modyfikacja żywienia Część II. Składniki mineralne: sód, potas, wapńi magnez w diecie osób z nadciśnieniem tętniczym, Via Medica, 2002, 6(2), s. 123-132;
- Markiewicz R, Borawska M, Socha K, Gutowska A, Wapń i magnez w dietach osób starszych z regiony Podlasia, BROMAT. CHEM. TOKSYKOL, 2009, 3, s. 629 – 635;
- Jakubas-Kwiatkowska W, Błachowicz A, Franek E, Hipokalcemia w praktyce klinicznej — przyczyny, objawy i leczenie, Choroby Serca i Naczyń, 2005, 2(4), s. 232-237;
- Małgorzata Kozłowska-Wojciechowska, Rada Promocji Zdrowego Żywienia Człowieka, Mleko i jego przetwory – niezbędne produkty w zachowaniu zdrowia, Warszawa, 2007;
- Uwe Grober, Mikroskładniki odżywcze, MedPharm Polska, Wrocław 2010.







