Pod koniec XIX wieku rozpoczęła się na świecie industrializacja – okres gwałtownego rozwoju maszyn i przyrostu produkcji. Dzięki nowym wynalazkom i technologiom przemysł potrafił produkować wszystkie dobra w większych ilościach i zdecydowanie szybciej. Taki postęp ma oczywiście swoje nieprzewidziane strony, wśród których najbardziej dotkliwe jest skażenie naturalnego środowiska człowieka.
Najszybciej dochodziło do niego po wprowadzeniu powszechnej chemizacji rolnictwa i przemysłu. Wprowadzenie po II wojnie światowej 600 tysięcy nowych syntetycznych substancji chemicznych pogłębiło ten problem toksykologiczny.
Obecnie notuje się ponad 17 milionów sztucznie zsyntetyzowanych związków chemicznych, a każdego roku przybywa 250 000 nowych związków. Na przełomie XIX i XX w. zaczęto powszechnie tworzyć zakłady wodociągowe, ale tylko i wyłącznie w jednym celu – do dezynfekcji wody i ochrony jej konsumentów przed epidemiami chorób zakaźnych. Jednak związki chemiczne rozpuszczone w wodach powierzchniowych, stanowiących surowiec do produkcji wody pitnej w zakładach wodociągowych, przechodzą w 100% przez wszystkie etapy oczyszczania w nich wody!
Tam gdzie wprowadzono powszechnie dezynfekcję, opanowano wprawdzie epidemię tyfusu, cholery, duru brzusznego i innych chorób pochodzących z zakażonej wody, i nauczono się z nimi walczyć, ale nie umie się zupełnie zwalczyć nowych epidemii, których wcześniej nigdy nie było – epidemii chorób nowotworowych oraz alergicznych.
Liczba alergików ulega podwojeniu co 20 lat, co oznacza, że jeszcze w tym wieku wszyscy Polacy będą alergikami.
Medycyna ekologiczna – tu liczy się indywidualne podejście!
Powstała nowa dyscyplina medyczna – medycyna ekologiczna lub ekologia kliniczna, która bada i ocenia wpływ czynników środowiskowych na człowieka, kładąc szczególny nacisk na skutki działania pokarmów, środków chemicznych, wody, jakości powietrza w pomieszczeniach (w domu, pracy czy szkole) i na otwartej przestrzeni.
Medycyna ekologiczna traktuje każdego pacjenta jako odrębną jednostkę, która funkcjonuje w unikalnym środowisku i wymaga indywidualnej terapii.
Medycyna ekologiczna pozwala nam prawidłowo zrozumieć każdy proces chorobowy w oparciu o genetyczny profil danego chorego i środowiskowe czynniki stresujące tj. stresory działające w najbliższym otoczeniu pacjenta – miejscowe i globalne. Tak naprawdę jest ona bardzo ściśle związana z naukami Hipokratesa, o których do niedawna prawie zupełnie zapomniano.
Kiedy już odkryta zostanie przyczyna problemu zdrowotnego, rozpoczyna się bezpośrednie, konkretne leczenie, oparte na minimum wykorzystania środków farmakologicznych i skutecznym eliminowaniu ich negatywnych skutków ubocznych.
Leczenie składa się z modyfikacji środowiska i diety, podawania preparatów uzupełniających składniki odżywcze, immunoterapii stosowanej w zastrzykach lub podjęzykowo, detoksykacji (metodą wlewów dożylnych lub w saunie), modyfikacji zaburzeń równowagi układu hormonalnego i metabolicznego przy pomocy naturalnych produktów lub hormonów oraz terapii chelatowej przy zatruciach metalami ciężkimi, w chorobach układu sercowo-naczyniowego, chorobach degeneracyjnych, itp.
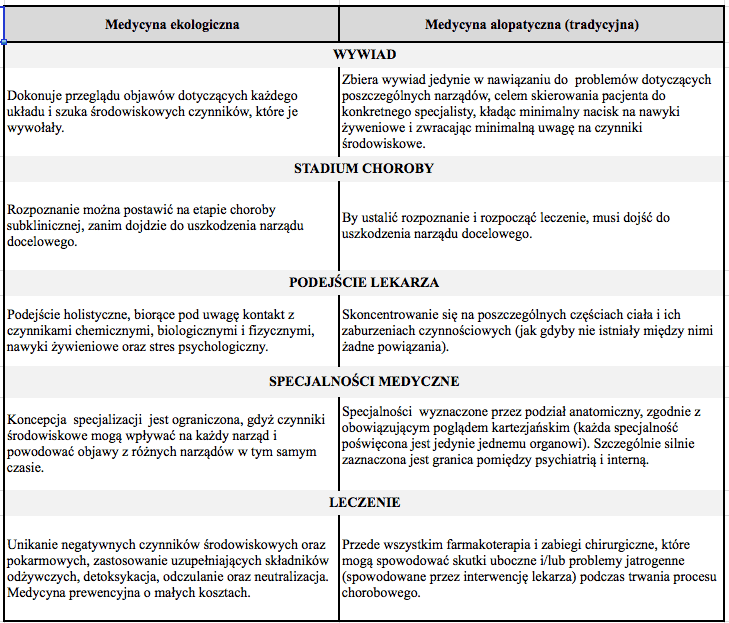
Medycyna ekologiczna od tradycyjnej (alopatycznej) różni się pod wieloma względami, co obrazowo ujęli Ashford i Miller w n/w zestawieniu:
Medycyna ekologiczna kontra medycyna alopatyczna (tradycyjna)
Sprawnie funkcjonujący układ odpornościowy identyfikuje i usuwa niechciane substancje, stosując tajne taktyki i metody obrony. Podobnie jak dla służb bezpieczeństwa na lotnisku największym wyzwaniem dla układu odpornościowego jest rozróżnienie „Co jest dobre, A co złe?. Utrzymanie tej zdolności rozróżniania jest najważniejsze.
Alergia a nadmierna aktywność układu immunologicznego
Nadmierna aktywność układu immunologicznego może powodować, że atakuje on coś, co powinien chronić – Ciebie. Idealnie, komórki układu odpornościowego poszukują wyłącznie nie-swoich cząsteczek, takich jak bakterie, wirusy, grzyby, pasożyty, a nawet nowotwory, alergeny i pozostawiają w spokoju swoje cząsteczki, takie jak komórki nerwowe, mięśniowe i mózgowe. Na ogół tak się dzieje.
Układ immunologiczny wie, które komórki są „dobre”, a które „złe”, ponieważ powierzchnię każdej komórki w organizmie pokrywają specjalne białka, zwane ludzkimi antygenami leukocytarnymi (HLA).
Kiedy komórki układu odpornościowego krążą w poszukiwaniu obcych cząstek, które należy wyeliminować, bezustannie poszukują nieznanego im białka. Do intruzów należy wszystko, od bakterii i wirusów, po pyłki. Do „obcych” zaliczane są nawet substancje chemiczne, leki i cząstki (takie jak proszek lateksowy). To, co rozpoznawane jest jako obce, określane jest mianem antygenów i stanowi dzwonek alarmowy pobudzający do działania komórki układu odpornościowego.
Komórkami odpowiedzialnymi za wykrywanie i niszczenie intruzów są krwinki białe. Miliony ich krążą we krwi i tkankach, uczestnicząc w ochronie Twojego organizmu przed zakażeniem.
Wyróżniamy pięć głównych typów krwinek białych:
- limfocyty – to grupa nadzoru, wciąż krążąca po organizmie w poszukiwaniu antygenów. Kiedy znajdą jakieś, układają plan ataku na nie i przekazują go innym członkom układu immunologicznego. Odpowiadają również za tworzenie instytucjonalnej pamięci układu immunologicznego.
Limfocyty dzielą się na dwa typy:
- limfocyty T (komórki T) wydzielają substancje aktywne mające przyciągnąć te komórki układu immunologicznego, których zadaniem jest zniszczenie wroga
- limfocyty B (komórki B) produkują przeciwciała, tj. wyspecjalizowane białe krwinki, które pomagają komórkom układu immunologicznego w wykonywaniu ich zadań, mają dobrą pamięć do wrogów i mogą latami przechowywać w organizmie niezbędne informacje, by w każdej chwili przekształcić się w małe Fabryki Przeciwciał, gdy tylko pojawi się rozpoznawany przez nie wcześniej antygen.
Ciekawostka: Działanie szczepień oparte jest właśnie na pamięci immunologicznej limfocytów.
2. makrofagi – to duże komórki, które wchłaniają i niszczą duże cząstki, jak komórki czy drożdżaki.
3. neutrofile – to najliczniejsza grupa białych krwinek, które jako pierwsze wkraczają na scenę po urazie. Ich ulubiony pokarm to bakterie. Jeden neutrofil jest w stanie zjeść około tuzina bakterii, do uszkodzenia których wykorzystuje substancje podobną do domowego środka czystości – wybielacza. Czas przeżycia tych komórek nie jest długi – ok. 12 godzin. Jednak nawet w czasie śmierci mają do wypełnienia misję: wysłać małe chemiczne S.O.S., które zaalarmuje i ściągnie na miejsce jeszcze więcej neutrofilów.
4. eozynofile (granulocyty kwasochłonne) – te białe krwinki wydzielają substancje uczynniające proces zapalny i biorą udział w niszczeniu obcych komórek, współpracując z limfocytami i neutrofilami, które uwalniają substancje przyciągające eozynofile w określone miejsce, gdzie uwalniają toksyny uśmiercające pasożyty. Eozynofile niestety uczestniczą też w patogenezie astmy oskrzelowej – u chorych liczba eozynofilów w błonie śluzowej oskrzeli jest zwiększona, a wydzielane przez eozynofile substancje działają szkodliwie na inne komórki.
- bazofile – te białe krwinki, zwane też granulocytami zasadochłonnymi, są wypełnione granulkami substancji toksycznych, posiadającymi właściwość trawienia mikroorganizmów. Uczestniczą też w reakcjach alergicznych, gdyż podobnie jak eozynofile uwalniają wiele substancji biorących udział w odpowiedzi zapalnej, do których należy też histamina (stąd w leczeniu alergii stosuje się leki przeciwhistaminowe).
Sprawdź również:
Ostre zapalenie oskrzeli u dzieci
Układ limfatyczny i jego zadania
Układ immunologiczny to coś więcej niż mieszanina komórek. To prawdziwy układ, z siecią transportową i przystankami. Układ umożliwiający działanie mechanizmom odporności. W jego skład wchodzą: narządy limfatyczne i naczynie chłonne.
Układ naczyń limfatycznych, tak jak naczynia krwionośne, przebiega przez całe ciało. Jego zadaniem jest odbieranie płynu limfatycznego z przestrzeni otaczających komórki i przekazywaniu go do krwi. Na drodze sieci tych naczyń znajdują się przystanki – węzły limfatyczne. Są to grudki wielkości ziarna fasoli, zlokalizowane m.in. na szyi, w pachwinach i pod pachami. Wypełnione są limfocytami i działają jak filtry płynu limfatycznego, usuwając mikroorganizmy i inne patogeny. Stąd tkliwość szyi i pach w czasie choroby – węzły chłonne filtrują też i niszczą antygeny wywołujące chorobę.
Częścią tego układu jest też śledziona, która pełni funkcję super dużego węzła chłonnego. Stanowi miejsce postoju komórek układu odpornościowego, które czekają, aż będą potrzebne. Brak śledziony może być przyczyną większej podatności na zakażenia.
W układzie limfatycznym ważne są migdałki podniebienne i migdałek gardłowy – niewielkie organy zlokalizowane w tylnej części gardła. W nich powstają fagocyty tj. komórki układu limfatycznego niszczące bakterie dostające się do jamy ustnej.
Trzecim ważnym składnikiem układu odpornościowego jest grasica, która pełni funkcję „szkoły z internatem” dla limfocytów T oraz wydziela hormon biorący udział w różnicowaniu komórek.

Reakcja zapalna, czyli miecz obosieczny w przypadku alergii.
Bazofile i eozynofile to komórki układu immunologicznego, które aktywują reakcję zapalną. Stanowi ona podstawę działania układu odpornościowego, ale może być mieczem dwusiecznym, szczególnie w przypadku alergii i astmy.
Mówiąc najprościej, zapalenie toczy się, kiedy jakaś część ciała jest obrzęknięta i ocieplona. To odpowiedź organizmu na różne niekorzystne sytuacje: inwazje bakterii lub wirusów albo uraz.
Po uszkodzeniu tkanek wyżej wspomniane komórki gromadzące się w miejscu uszkodzenia uwalniają wiele substancji, m.in. histaminę, bradykininę, serotoninę, a te powodują przenikanie płynu z naczyń krwionośnych do tkanek, prowadząc do obrzęku, zaczerwienienia i ocieplenia. To z kolei tworzy barierę dookoła obcej substancji, która uniemożliwia jej przeniknięcie w głąb organizmu i zakażenie innych tkanek.
Substancje uwolnione w procesie zapalnym przyciągają białe krwinki. Należące do białych krwinek limfocyty B produkują białka, zwane przeciwciałami.
W Twojej krwi jest ponad trylion przeciwciał, których łańcuchy przyjmują kształt litery Y i w kontakcie z każdym nowym zagrożeniem układ immunologiczny wytwarza nowe przeciwciała. Podstawa Y umożliwia połączenie przeciwciała z leukocytem, co może być potrzebne do zniszczenia patogenu. Wszystkie przeciwciała tej samej klasy maja identyczną podstawę.
Przeciwciała dzielą się na 5 rodzajów : Ig A, Ig D, Ig G, Ig M, Ig E – naukowcy nazywają je immunoglobulinami.
Ig E, określamy mianem przeciwciała alergicznego, ponieważ IgE są głównymi sprawcami alergii. Normalnie występują w organizmie w bardzo małych stężeniach i są produkowane w odpowiedzi na relatywnie istotne zagrożenia, np. grzyby zasiedlające skórę lub w odpowiedzi na kolonizację pasożytami /przywry/.
To jedna z przyczyn, dla których alergie są o wiele rzadsze w słabiej rozwiniętych krajach, oraz wyjaśnienie, dlaczego część naukowców uważa, że ludzie posunęli się za daleko w swojej skłonności do czystości. Jeśli Ig E nigdy nie ma na to szansy, zaczyna zachowywać się nieracjonalnie. Zamiast atakować pasożyty zgodnie ze swoim zadaniem, zaczyna atakować białka i cząsteczki, które powinno rozpoznawać jako zupełnie nieszkodliwe (czyli kurz, orzeszki ziemne, pyłki roślinne).
Alergia – jak do niej dochodzi?
Układ odpornościowy może mylić się na trzy sposoby:
- spadek odporności –jego przyczyną jest choroba przewlekła np. nowotwór i jego leczenie,
- błąd układu immunologicznego to hiperaktywność – powoduje ona choroby autoimmunologiczne, takie jak stwardnienie rozsiane, choroba Crohna, toczeń i cukrzyca typu I. Przyczyną tych chorób jest utrata umiejętności rozpoznawania własnych komórek, jako bezpiecznych i atakowanie ich jak wrogów.
- rodzaj zaburzenia funkcji układu odpornościowego to ten wywołujący alergie i astmę. Ma on pewne cechy hiperaktywności immunologicznej, ponieważ nie to co powinno wywołuje reakcję układu odpornościowego. Zamiast atakować komórki grożne dla organizmu, atakuje normalnie nieszkodliwe cząsteczki takie jak białka pokarmowe i pyłki roślinne. Jego nadreaktywność można porównać do użycia pompy strażackiej w celu gaszenia zapałki.
Czym jest alergia, jak ją rozpoznawać, diagnozować i leczyć?
Ten temat omówiony został świetnie przez dr Danutę Myłek w artykule ⇒ „Alergia a stan alergopodobny – back to the basic”, do którego przeczytania zachęcam. Poniżej kilka wybranych fragmentów z ww. artykułu.
Według EAACI (Europejskiej Akademii Alergologii i Immunologii Klinicznej), termin „alergia” zarezerwowany jest tylko dla alergii IgE-zależnej i alergii komórkowej. Natomiast pozostałe mechanizmy zapalne o podłożu immunologicznym, nieinfekcyjnym są niestety pomijane milczeniem i spychane na margines mimo, że stanowią zdecydowaną większość. Dlaczego tak się dzieje?
Według oficjalnego ogłoszenia Europejskiej Akademii Alergologii z 2010r.:
„Alergia to reakcje zależne od przeciwciał Ig E, czyli atopia i alergia komórkowa, kontaktowa. Pozostałe reakcje zapalne nieinfekcyjne to różne typy zapaleń immunologicznych, nadwrażliwości pokarmowych i lekowych.”
Atopia (alergia IgE-zależna) to rodzaj zaburzenia immunologicznego, niebezpiecznego dla pacjenta.
„Atopia to nadwrażliwość komórek tucznych występujących w tkankach sąsiadujących ze światem zewnętrznym – czyli w skórze, śluzówkach: nosa, ucha, gardła, krtani, oskrzeli, jelit„.
Nadwrażliwa komórka tuczna pod wpływem czynników, które dla zdrowego człowieka są obojętne, zbyt łatwo wyzwala wydzielanie arsenału swoich substancji nazywanych mediatorami zapalenia, to m.in. histamina, czynniki hemotaktyczne, enzymy proteolityczne, heparyna oraz wytwarzane już po uwolnieniu leukotrieny, prostaglandyny, tromboxany, PAF – które są odpowiedzialne za określone reakcje tkanek, na przykład za podrażnienie, obrzęk, świąd, ból, stan zapalny, skurcz oskrzeli czy jelit.
Również inne komórki układu immunologicznego zachowują się nieprawidłowo. Są to limfocyty B – krwinki białe produkujące nadmierne ilości immunoglobulin E (Ig E), przeciwciał o fundamentalnym znaczeniu dla zjawisk zwanych atopią.
Atopia. Działanie których komórek jest zaburzone?
Zacznijmy od zaburzeń działania limfocytów pomocniczych Th (CD4) z przewagą ich podklasy Th2, produkującej „złe” interleukiny (IL-4 i IL-5), czyli substancje odpowiedzialne za zapalenie, skurcz jelit i oskrzeli. Zaburzone jest również działanie limfocytów pomocniczych Th 17 z wydzielaniem cytokin wywołujących zapalenia. Zaburzenia występują również w funkcjach limfocytów supresorowych Ts (CD8) i Treg (TCD4 + CD25+), regulujących produkcje przeciwciał Ig E przez limfocyty B – nie spełniają one swej roli prawidłowo, co wyzwala niekontrolowaną produkcję tych przeciwciał.
Jak w praktyce wyglądają efekty zaburzeń w atopii?
Ten typ alergii powoduje choroby narządów, w których występują komórki tuczne – nos, ucho, gardło, krtań, oskrzela, jelita, skóra.
Sprawdź również:
Zapalenie krtani u dziecka – objawy, leczenie, zapobieganie
W organizmie atopika, czyli alergika Ig E-zależnego na skutek nadprodukcji przeciwciał Ig E następuje reakcja alergiczna wywołująca następujące objawy chorobowe:
- wysypkę,
- świąd skóry, nosa, oczu, uszu, gardła, podniebienia,
- kaszel,
- katar,
- duszność,
- biegunkę,
- bóle brzucha,
- bóle gardła,
- bóle uszu.
Alergia Ig E-zależna odpowiada za kilka procent przypadków pokrzywki, do trzydziestu procent atopowego zapalenia skóry i od kilkunastu do kilkudziesięciu procent astmy, zapalenia oskrzeli, nosa, krtani, uszu, zatok, gardła, spojówek. To również główny sprawca zagrażającego życiu wstrząsu anafilaktycznego.
Jak możemy wykryć alergię IgE-zależną, czyli atopię?
Służą do tego celu testy punktowe i swoiste przeciwciała IgE skierowane przeciwko konkretnemu alergenowi (np. roztoczy, pyłków drzew, traw, zbóż, chwastów, sierści zwierząt, jadu osy lub pszczoły, pokarmów).
Czym jest drugi typ alergii tj. alergia komórkowa?
Alergia komórkowa to inaczej wyprysk. Są to zmiany zapalne głównie w obrębie skóry, ale mogą występować też w drogach oddechowych, czy w przewodzie pokarmowym.
Odpowiedz na pytanie jakie substancje (alergeny wziewne, chemiczne i pokarmy), wywołują odczyny zapalne komórkowe kontaktowe, dają testy płatkowe.
Jak poradzić sobie z przewlekłymi chorobami zapalnymi nie kwalifikowanymi, jako alergia?
Czynników sprawczych, które nie zależą od przeciwciał IgE nie da się wykryć testami punktowymi, czy badaniem poziomu tych przeciwciał we krwi. Zapalenia niezależne od IgE stanowią większość patologii.
Z tą częścią przewlekłych chorób zapalnych często nie umiemy sobie poradzić – nie są diagnozowane i leczy się je objawowo. W tej grupie mieszczą się choroby większości narządów, w tym narządów wewnętrznych, w których proces Ig E–zależny rzadko ma miejsce.
W zakres tego pojęcia wchodzą zjawiska zależne od mechanizmu cytotoksycznego zależnego od przeciwciał (np. plamice) oraz Mechanizmu Krążących Kompleksów Immunologicznych, zbudowanych z antygenów pokarmowych, związków chemicznych, leków czy białek bakterii, grzybów i pasożytów.
Jakie mamy narzędzia do badania ww. mechanizmów?
Jednym z nich jest Test MRT, dzięki któremu mamy możliwość oceny jakie alergeny wywołują wyzwalanie mediatorów z komórek układu immunologicznego. Pozostałe istniejące testy i badania, jak na razie nie są wiarygodne.




![Łuszczyca u dzieci – objawy, możliwości leczenia [podcast]](https://radioklinika.pl/wp-content/uploads/2022/09/Luszczyca-u-dzieci-objawy-jak-leczyc-radioklinika-218x150.jpg)
![Wstrząs anafilaktyczny – objawy, przyczyny występowania i pierwsza pomoc [podcast]](https://radioklinika.pl/wp-content/uploads/2022/08/Wstrzas-anafilaktyczny-co-robic-Radioklinika-218x150.jpg)



Dzien dobry, dziekuje za ten artykul. Probuje sie zdiagnozowac. Od 21 lat cierpie na b czesto nawracajace zapalenia zatok (o coraz mniejszych objawach). Zaczynaja sie one od jakiegokolwiek malego wyziebienia (wiatru, powiewu klimatyzacji, zmarzniecia innej czesci ciala niz zatoki). Nastepnie rozwijaja sie od razu objawy: wedrujace bole zatok przynosowych i czolowych, katar, pojawienie sie zolto-zielonej wydzieliny. Jestem w stanie dosc szsybko sie wyleczyc, ale b duza czestotliwosc zapalen powoduje duze oslabienie i kolejne zachoworania…
Podejrzewam, ze mam nadrazliwy uklad immunologiczny, prawdopodobnie ciagle panuje w oranizmie tlacy sie proces zapalny, ktory od razu uaktywnia sie przy delikatnym bodzcu zewnetrznym – doswiadczeniu chlodu/podraznienia chlodnym wiatrem. Ostatnimi laty`pojawiaja sie tez w wyniku nawracajacych/przewleklych zapalen zatok zmiany luszczycowe skory (czesc z nich znika, czesc nie). Dwukrotnie pojawila sie tez jakas zmiana skorna (wybroczyny lub powiekszajacy sie rumien po ukaszeniu meszki), ktora b dlugo (kilka miesiecy) sie powiekszala i nie znikala.
Czy moglby Pan doradzic do jakiego lekarza nalezy sie udac aby leczyc nadreaktywnosc systemy immunologicznego, ewentualnie jakie badanie powinnam wykonac lub jak sie leczyc, zeby wyleczyc przyczyne nadreaktywnosci?