Nietolerancja laktozy jest jedną z najczęstszych nietolerancji pokarmowych. Obecnie coraz więcej osób skarży się na dolegliwości żołądkowo-jelitowe po spożyciu produktów mlecznych. Przyczyną takiego stanu może być między innymi nietolerancja laktozy, czyli nadwrażliwość spowodowana nieprawidłowym trawieniem tego związku. Jakie są najczęstsze objawy nietolerancji laktozy, jak ją rozpoznać i skutecznie leczyć? I czy sama dieta bezlaktozowa może zminimalizować problem uciążliwych dolegliwości ze strony układu pokarmowego?
Czym jest laktoza?
Laktoza to dwucukier składający się z galaktozy i glukozy. Występuje naturalnie w mleku wszystkich ssaków (wyłączając lwa morskiego) i stanowi główne źródło kalorii/energii.
Laktoza jest niezwykle istotna w pierwszym okresie życia dziecka. Znacznie mniej słodka od glukozy czy sacharozy wpływa prawidłowo na rozwój zmysłu smaku i regulację łaknienia.
Dodatkowo laktoza posiada niski indeks glikemiczny (około 40), co z kolei ma duże znaczenie na etapie wydzielania hormonów – głównie insuliny i glukagonu. Laktoza wykazuje także działanie probiotyczne, dzięki czemu pozytywnie wpływa na mikrobiom.
Jak wygląda mechanizm trawienia i przyswajania laktozy?
Trawienie i przyswajanie laktozy zależy od obecności enzymu laktazy floryzynowej (LPH) – enzymu rąbka szczoteczkowego proksymalnego jelita, należąca do rodziny Beta-galaktozydaz. To on jest odpowiedzialny za hydrolizę cukru mlecznego (laktozy) do cukrów prostych jak D-glukozy i D-galaktozy. Rozkład laktozy zapobiega jego pasażowaniu do dalszych odcinków jelit.
Już od 8 tygodnia ciąży aktywność enzymu laktazy można wykryć na powierzchni błony śluzowej jelita człowieka. Aktywność ta stopniowo wzrasta do 34 tygodnia i osiąga swój szczyt od urodzenia.
W przypadku niedoboru aktywności laktazy, cukier laktoza przemieszcza się do jelita grubego. Tam, pod wpływem flory bakteryjnej, ulega procesom fermentacyjnym.
Coraz częściej jednak ten proces nie przebiega prawidłowo. W takim przypadku mogą wystąpić:
- niedobór laktazy, czyli hipolaktazja. To brak ekspresji laktazy na rąbku szczoteczkowym jelita cienkiego. Weryfikowalny bezpośrednio za pomocą biopsji jelita cienkiego. Pośrednio o predyspozycji do niedoboru laktazy świadczy genotyp -13910 C/C genu promotorowego dla genu laktazy.
- zespół złego wchłaniania laktozy. Odnosi się do jakiejkolwiek przyczyny braku trawienia i/lub wchłaniania laktozy w jelicie cienkim. Obiektywnie weryfikowalny wodorowym lub wodorowo-metanowym testem oddechowym lub pomiarem stężenia glukozy we krwi po obciążeniu laktozą.
- nietolerancja laktozy. Nadwrażliwość pokarmowa występująca u pacjentów z zespołem złego wchłaniania laktozy. Wiąże się z występowaniem objawów takich jak: ból brzucha, wzdęcia czy biegunka po spożyciu laktozy. Weryfikuje się ją na podstawie zgłaszanych przez pacjenta objawów.
Wyodrębniono cztery główne sytuacje, podczas których laktoza może być źle trawiona:
- Pierwsza występuje niezwykle rzadko i jest spowodowana recesywnymi mutacjami genetycznymi enzymu laktazy jelitowej. Kilka takich przypadków zaobserwowano w Finlandii. Dotyczy to noworodków, które w żaden sposób nie są w stanie trawić laktozy dostarczanej z mlekiem matki. Występuje wtedy u nich mocna biegunka, kwasica i hiperkalcemia. To stan zagrożenia życia, dlatego szybko wdraża się terapię polegającą na odstawieniu wszelkich form mleka.
- Druga sytuacja dotyczy głównie wcześniaków, u których laktaza jelitowa może nie być w pełni wykształcona.
- Trzecią przyczyną złego trawienia laktozy jest hipolaktazja w wieku dorosłym, czyli powszechny stan autosomalny recesywny wynikający z regulowanej rozwojowo zmiany ekspresji genu laktazy.
- Ostatnia, czwarta przyczyna złego trawienia laktozy dotyczy chorób powodujących utratę lub uszkodzenie jelita cienkiego. W tej sytuacji dochodzi do utraty kosmków jelitowych, a wraz z nimi następuje zmniejszenie laktazy jelitowej. Przyczyną takiego stanu mogą być infekcje, alergia pokarmowa, celiakia, przerost bakterii w jelicie cienkim, choroba Leśniowskiego-Crohna lub zapalenie jelit wywołane promieniowaniem/chemioterapią.
To może Cię zainteresować: Mikrobiota jelitowa. Jakie działania jej szkodzą, prowadząc do dysbiozy?
Nietolerancja laktozy – co warto wiedzieć o niedoborze laktazy?
Niezależnie od przyczyny, niedobór laktazy skutkuje serią nieprzyjemnych objawów. Obecność niewchłoniętej laktozy w przewodzie pokarmowym może doprowadzić do zwiększenia obciążenia osmotycznego, co zwiększa zawartość wody w jelitach. Dodatkowo laktoza jest łatwo fermentowana przez bakterie zasiedlające okrężnice, dzięki czemu wytwarza krótko łańcuchowe kwasy tłuszczowe i gazy, głównie wodór, dwutlenek węgla i metan.
Obecnie możemy zaobserwować, że coraz więcej osób skarży się na różne dolegliwości układu żołądkowo-jelitowego po spożyciu różnych produktów mlecznych.
Najczęściej wynika to z nietolerancji laktozy na skutek wtórnego niedoboru enzymu laktazy. Warto pamiętać, że ten stan może mieć charakter przejściowy i gdy odpowiednio zregenerujemy kosmki jelita cienkiego, objawy mogą ustąpić. Oczywiście czynników, które mogą uszkodzić kosmki jelitowe, jest naprawdę sporo – począwszy od zapalenia błony śluzowej jelita przez wirusy lub bakterie, nadużywania leków oraz alkoholu i skończywszy na nieswoistych zapaleniach jelit.
Dopóki aktywność laktazy nie przekracza 50%, możemy nie obserwować żadnych objawów związanych z nietolerancją laktozy.
Wpływ na występowanie nietolerancji laktozy może mieć również jej regularne przyjmowanie. Choć ekspresja laktazy nie jest podwyższona przez spożycie laktozy, tolerancja może być indukowana przez adaptację flory jelitowej. Co więcej, większość osób z nietrwałą laktazą może tolerować niewielkie ilości laktozy (mniej niż 12 g, co odpowiada objętości jednej filiżanki), zwłaszcza gdy jest połączona z innymi pokarmami lub spożywana podczas różnych posiłków w ciągu całego dnia.

Nietolerancja laktozy – objawy kliniczne
Objawy te zwykle rozwijają się od 30 minut do dwóch godzin po spożyciu pokarmów zawierających laktozę. Objawami jelitowymi są najczęściej:
- biegunka osmotyczna,
- wzdęcia,
- nieogniskowy ból brzucha związany ze wzdęciami,
- nudności,
- zwiększona perystaltyka jelit.
Mogą także wystąpić tak zwane objawy pozajelitowe, takie jak:
- ból głowy,
- zawroty głowy,
- letarg.
Według badań mogą one dotknąć około 20% osób z nietolerancją węglowodanów.
Nietolerancja laktozy – leczenie
Celem leczenia nietolerancji laktozy jest przede wszystkim zminimalizowanie lub eliminacja objawów ze strony układu pokarmowego. Zaleca się ograniczenie spożycia laktozy, ponieważ w badaniach zaślepionych pacjenci z samodzielnie zgłaszaną nietolerancją laktozy, a nawet z IBS, mogą spożywać co najmniej 12 g laktozy bez odczuwania objawów.
Chcąc wyeliminować część uciążliwych dolegliwości, na początek zaleca się dietę bezlaktozową lub dietę z niską zawartością laktozy.
Taka dieta, oczywiście dobrze zbilansowana, nie powinna być niedoborowa. Głównym zagrożeniem wynikającym z odrzucenia produktów nabiałowych jest niedobór wapnia, białka pełnowartościowego oraz witaminy D3. Te składniki mogą być jednak pozyskiwane z innych źródeł pokarmowych. Warto w takim przypadku wzbogacić swoją dietę o ryby (sardynki, łosoś), migdały, orzechy laskowe czy owoce suszone. Powinniśmy również unikać produktów zawierających dużą ilość kwasu szczawiowego, który wpływa na gorsze wchłanianie wapnia.
Zawartość laktozy w produktach spożywczych przedstawia poniższa tabela:
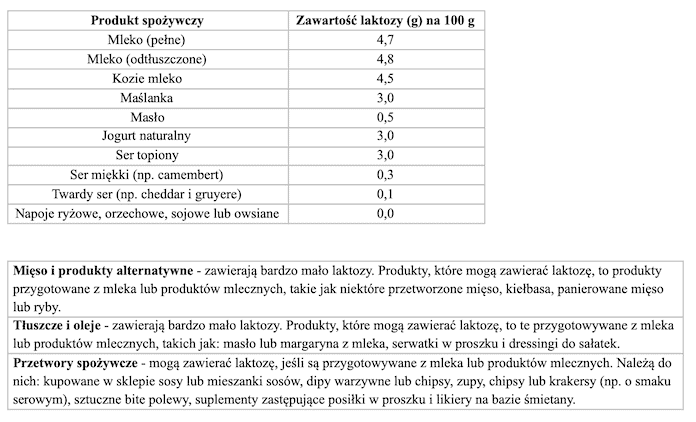
Co ciekawe, w najnowszych badaniach naukowych dotyczących nietolerancji laktozy nie zaleca się unikania wszystkich produktów mlecznych. Rekomenduje się strategię polegającą na zwiększaniu stopniowej tolerancji na produkty zawierającą laktozę.
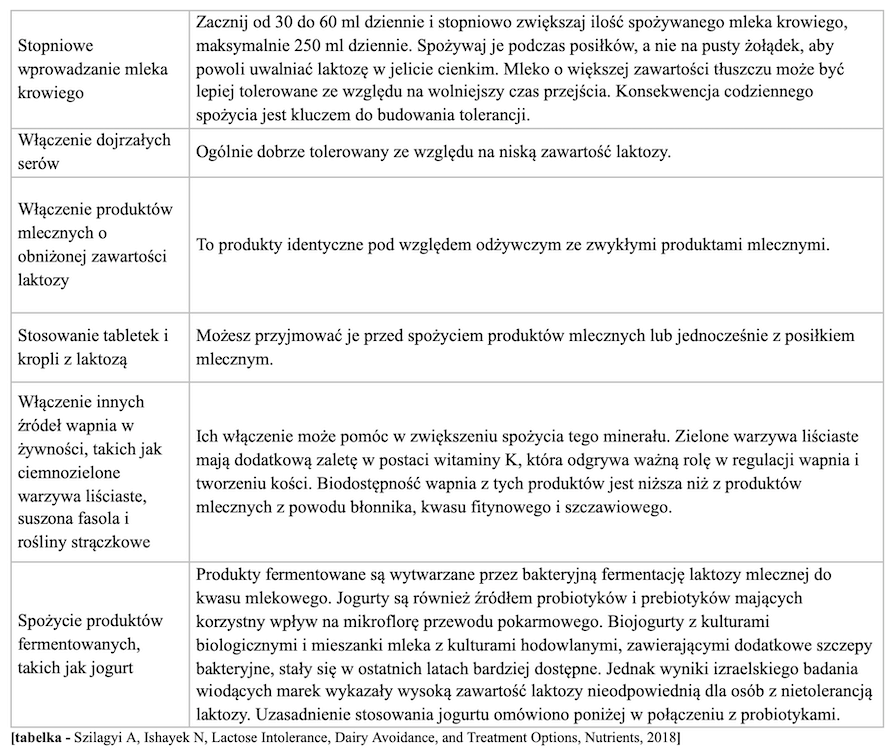
Okazuje się, że probiotyki mogą być wykorzystywane także w procesie leczenia. Czterotygodniowe spożywanie probiotycznego połączenia Lactobacillus casei Shirota i Bifidobacterium breve Yakult zmniejszyło objawy i zminimalizowało produkcję wodoru u pacjentów z nietolerancją laktozy. Efekty te utrzymywały się przez co najmniej trzy miesiące po zaprzestaniu spożywania probiotyków.
Kolejną z możliwości jest dostarczenie enzymu laktazy w formie preparatu. W jednym badaniu naprzemiennym z podwójnie ślepą próbą, kontrolowanym placebo udowodniono, że laktaza uzyskana z Kluyveromyces lactis u pacjentów z zaburzeniami wchłaniania laktozy z nietolerancją stanowi ważną strategię terapeutyczną o obiektywnej i subiektywnej skuteczności oraz bez skutków ubocznych.
Egzogenna laktaza uzyskana z Aspergillus oryzae lub z Kluyveromyces lactis rozkłada laktozę na cukry proste, czyli glukozę i galaktozę, umożliwiając wydajną absorpcję.
Należy również pamiętać, że w leczeniu pacjentów z nietolerancją laktozy musimy wziąć pod uwagę, że może być ona tylko częścią szerszej nietolerancji pokarmowej i złego wchłaniania – na przykład fermentujących oligo-, di-, monosacharydów i poliolo, czyli FODMAP.
Taki stan występuje także u znacznego odsetka pacjentów borykających się z zespołem jelita drażliwego (IBS). W takim przypadku, w celu poprawy komfortu ich życia oraz zminimalizowania objawów ze strony układu pokarmowego, należy rozważyć nie tylko ograniczenie spożycia laktozy, ale również produktów o wysokiej zawartości FODMAP.
Przeczytaj także: Komu może pomóc dieta Low FODMAP?
Nietolerancja laktozy. Bibliografia
- Zatwarnicki P, Nietolerancja laktozy – przyczyny, objawy diagnostyka, Piel. Zdr. Publ. 2014, 4 (3), s. 273–276;
- Mądry E., Krasińska B., Walkowiak J., Adamczak-Ratajczak A., Hipolaktazia, zespół złego wchłaniania laktozy, nietolerancja laktozy, Family Medicine & Primary Care Review 2011, 13 (2), s. 334–336;
- Costanzo M, Canani R, Lactose Intolerance: Common Misunderstandings, Ann Nutr Metab, 2018;73 Suppl 4:30-37, doi: 10.1159/000493669;
- Szilagyi A, Ishayek N, Lactose Intolerance, Dairy Avoidance, and Treatment Options, Nutrients, 2018 Dec 15;10(12):1994, doi: 10.3390/nu10121994;
- Deng Y., Misselwitz B., Dai N, Fox M, Lactose Intolerance in Adults: Biological Mechanism and Dietary Management, Nutrients, 2015 Sep 18;7(9):8020-35, doi: 10.3390/nu7095380;
- Rienzo T i wsp, Lactose intolerance: from diagnosis to correct management, Eur Rev Med Pharmacol Sci, 2013;17 Suppl 2 : 18-25;
- Misselwitz B., Butter M., Verbeke K, Fox M., Update on lactose malabsorption and intolerance: pathogenesis, diagnosis and clinical management, Gut, 2019 Nov;68(11):2080-2091;
- Fidler E., Sobczyńska-Tomaszewska A., Walkowiak J., Hipolaktazja typu dorosłych – od genorozwoju hipolaktazji typu dorosłego – od genu do białka, Pediatria Polska, 2010, 85(5), s. 501-507.




![Dlaczego warto mieć apetyt na polskie? [podcast]](https://radioklinika.pl/wp-content/uploads/2024/03/Polskie-warzywa-owoce-soki-radioklinika-2-218x150.webp)
![Zdrowe święta. Jak zadbać o dietę w Boże Narodzenie? [podcast]](https://radioklinika.pl/wp-content/uploads/2023/12/dieta-przepisy-Wigilia-Boze-Narodzenie-100x70.jpg)

